Blåljuscancer – detaljerad information
Varför Blåljuscancer?
- Har 5 av de 6 sämsta prognoserna för 5-årsöverlevnad
- Inga tydliga symptom vilket oftast innebär en sen upptäckt
- Endast få bra behandlingsmetoder
- Få pågående studier inom våra diagnoser
- Livslång behandling med svåra biverkningar krävs ofta
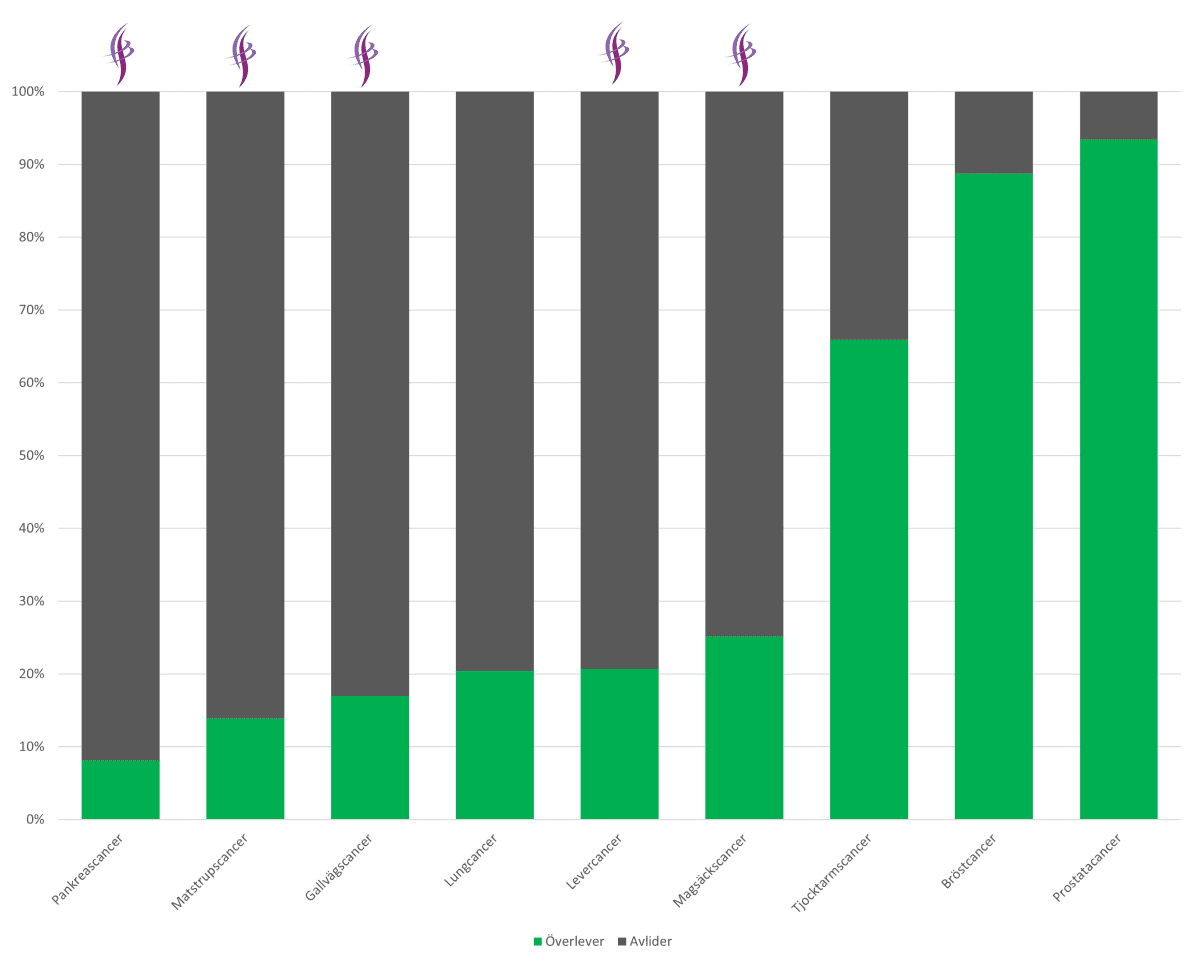
5-årsöverlevnad
Här redovisas stapeldiagrammet som är väldigt informativt.
För pankreascancer
- 1 av 12 (8%) överlever 5 år.
- Under de senaste 50 åren har överlevnaden endast ökat från 3 till 8%.
För lever-/gallvägscancer
- 1 av 5 (19%) överlever 5 år.
- För levercancer är 5-årsöverlevnaden 21%.
- För gallvägscancer är den 17%.
- Ingen signifikant förbättring har skett avseende överlevnad i levercancer eller gallvägscancer under de senaste åren.
För magsäcks-/matstrupscancer
- 1 av 5 (19%) överlever 5 år.
- För magsäckscancer är 5-årsöverlevnaden 25%.
- För matstrupscancer är den 14%.
- På 15 år har överlevnaden inte ändrats nämnvärt.
För alla diagnoserna
- Dödlighet som är mycket högre än genomsnittet.
- Cancer som upptäcks i ett sent skede eftersom tidiga och tydliga symptom saknas.
- Cancer som är tidskritisk vilket innebär en snabb spridning.
- Cancer som är vad EU kallar ”a neglected cancer” när det handlar om resurser till studier, forskning och utveckling av nya behandlingar.
Alla siffror kommer från Socialstyrelsens “Cancer i siffror” och är från 2016. Se alla detaljer här (PDF).
Är det bara våra diagnoser som bör klassas som blåljuscancer?
All cancer är allvarlig och blir oftast en dödlig sjukdom om den inte behandlas. All cancer skall prioriteras. Dock är vissa sällsynta cancerdiagnoser akuta och mer komplicerade än andra som vi visat ovan.
De cancerdiagnoser som vi på Cancerföreningen PALEMA företräder är extra akuta då de oftast upptäcks sent och sprider sig extremt snabbt. Tid blir en kritisk faktor. Och det är dessa vi vill klassa som blåljuscancer – en akut sjukdom som inte har tid att vänta!
Tyvärr har vi genom åren läst i media om människor som dött av våra cancerdiagnoser för att de tvingats vänta i vårdköer. I andra länder är exempelvis pankreascancer en akut sjukdom som kräver snabba åtgärder om det ska finnas möjligheter till kurativa åtgärder. Dagens svenska sjukvårdssystem klarar inte av att leverera detta, så är det viktigt att få till en klassificering – en Blåljuscancer som innebär ett snabbspår till utredning och behandling.
För de som har andra medicinska problem – som de äldre som mestadels drabbas av våra diagnoser har – kan det behövas ytterligare undersökningar, inte sällan av andra specialister, vilket då ytterligare drar ut på tiden.
I vissa länder sker cancerbedömning, kompletterande utredningar och behandlingsplanering inom en dag med en plan för operation inom 2-3 veckor.
Snabb behandling ett måste
Det råder stora skillnader på hur snabbt man får sin diagnos och kan påbörja en behandling. För vissa cancerformer erbjuds dropp-in tider och möjlighet att få en bedömning inom 2 veckor – medan andra kan få vänta månader. Tiden från första vårdkontakten till misstanke och vidare till behandling är alldeles för lång för våra diagnoser.
Allvarliga biverkningar
Behandling med botande inriktning omfattar ofta tung onkologisk behandling med cellgifter och/eller strålbehandling, ibland före och ibland efter bortoperation av tumören. En behandling som ofta pågår under flera månader för att minska/stabilisera tumörbördan och därmed möjliggöra kurativ kirurgi.
Såväl den onkologiska som den kirurgiska behandlingen har biverkningar och komplikationer, vilket gör att rehabiliteringstiden oftare räknas i halvår och år än i veckor och månader.
De patienter som tagit sig genom dessa tuffa behandlingar får ofta svåra, livslånga biverkningar. Rehabilitering är av ytterst vikt, men tyvärr saknas tydliga nationella riktlinjer och stöd.
Läs mer om respektive cancerdiagnos på våra diagnossidor.
Våra krav
Vi delar en nollvision om ett cancerfritt samhälle med alla – att vi en dag kan säga vi utrotat cancer som vi gjort med polio, tuberkulos och andra tidigare mycket dödliga diagnoser.
Men för våra diagnoser är det långt kvar – vi ligger i botten av statistiken när det gäller överlevnad. Nu vill vi ändra på detta genom följande:
1. Akut tillstånd
Våra cancerdiagnoser ska klassas som blåljuscancer och därmed behandlas som akuta tillstånd.
2. Tidig upptäckt
Kunskapen om våra diagnoser måste öka inom primärvården. Flera undersökningar visar att många sökt primärvården flera månader innan de fick sin cancerdiagnos. Feldiagnoser är ofta förekommande och fördröjer cancerdiagnosen.
Ett nationellt, digitalt beslutsstöd som uppmärksammar symptom, varningssignaler och avvikande mönster måste ta fram och implementeras inom primärvården.
3. Nationellt MDK
Alla svåra fall där misstankar finns om våra diagnoser ska remitteras till och omhändertas i nationellt MDK (Multidisciplinär konferens) där specialister och professionen diskuterar behandlingsalternativ.
4. Multidisciplinära centra
Våra diagnoser ska behandlas på ett fåtal certifierade rikstäckande specialiserade centra – “CCC of excellence”.
5. Certifierad vård
Operationer/behandlingar för våra diagnoser ska utföras av erfarna och certifierade läkare och vårdpersonal. Ett “körkort” baserat på dokumenterad erfarenhet, lämplighet, specialistutbildning etc. för cancerdiagnosen krävs.
6. Specialistutbildningar
För att bli certifierad måste man ha genomgått en specialistutbildning, blivit bedömd som lämplig samt ha medverkat som assisterande vid ett antal behandlingar.
7. 24/7 stöd (dygnet runt – hela veckan)
Det ska finnas ett dygnet-runt öppet journummer till specialistvården vid komplikationer under pågående behandlingar. Det ska också finnas en direkt kontaktväg dit efter avslutad behandling.
8. Kvalitetsregister
Alla variabler för våra diagnoser ska rapporteras till kvalitetsregistret.
Våra önskemål
Utöver kraven ovan har vi även följande – mycket starka – önskemål:
9. Gensekvensering
Vid misstanke om en av våra svåra diagnoser ska en gensekvensering göras i ett tidigt skede av utredningen. Med så få behandlings- alternativ är kunskapen om patientens tumörbiologi av ytterst vikt för eventuella nya behandlingar, deltagande i studier etc.
10. Fortlöpande ansvar
Specialistvården ska ha ansvar för patienten även efter genomförd behandling. Återfall och svåra komplikationer är mycket vanliga och kräver specialiststöd. Regelbunden kontroll/ screening för tidlig återfall är obligatoriskt.
11. Proaktivt arbete
Specialistcentra ska vara proaktiva gentemot patienterna. Patienterna ska inte behöva “jaga” vården och bli sina egna projektledare. Överlämningar mellan avdelningar skall alltid vara aktiva.
12. Information om behandlande läkare
Patienten ska ha rätt att få information om sin behandlande läkare avseende erfarenhet och rutin – exempelvis hur många operationer och behandlingar som denne genomfört.
13. Valfrihet
Som patient ska man ha rätt att välja var man ska få sin behandling. Lätt tillgänglig, adekvat information och statistik skall finnas tillgänglig om nivåstruktureringen – vilket/vilka sjukhus är bäst utifrån säkerhets- volym- , kvalitets- och patientnöjdhets variabler.
Som patient ska man också ha rätt att välja den läkare man önskar som behandlande läkare. Information avseende erfarenhet och rutin – exempelvis hur många operationer och behandlingar som denne genomfört – bör därför vara lätt tillgänglig.
14. Forskning och innovation
Det krävs mer forskning och innovation för våra diagnoser.
Dela – Mejla – Skriv ut: