Levercancer och Gallvägscancer
På denna sida hittar du information om lever- och gallvägscancer, vad diagnoserna innebär och vart du kan vända dig för att ställa frågor och få stöd.
Att få diagnosen cancer är omvälvande både för dig som fått denna diagnos och för anhöriga/närstående. Det är naturligt att vilja veta mer om vad den innebär i form av behandling, hur livet påverkas, vad den drabbade själv kan göra och tänka på såväl som vad anhöriga kan bidra med.
Med denna sida vill vi ge en bild av hur levercancer och gallvägscancer behandlas idag i Sverige samt vart du kan vända dig för att få svar på frågor ur kunniga och vederhäftiga källor.
Du finner också nyheter, filmer och annat som är knutet till diagnosen.
MENY Lever- & Gallvägscancer
- Levercancer
- Gallvägscancer
- Tips till dig som precis fått diagnos
- Vilka frågor kan jag ställa till läkaren efter ett cancerbesked?
- Var kan jag få hjälp och råd
- Nationellt vårdprogram
- Vård utomlands
- Läsa och delta i studier
- Tillsammans mot cancer
- Senaste nytt om lever- och gallvägscancer
- Diskutera på Facebook
- Vad är Blåljuscancer?
- Mer information
- Filmer om Lever- och Gallvägscancer
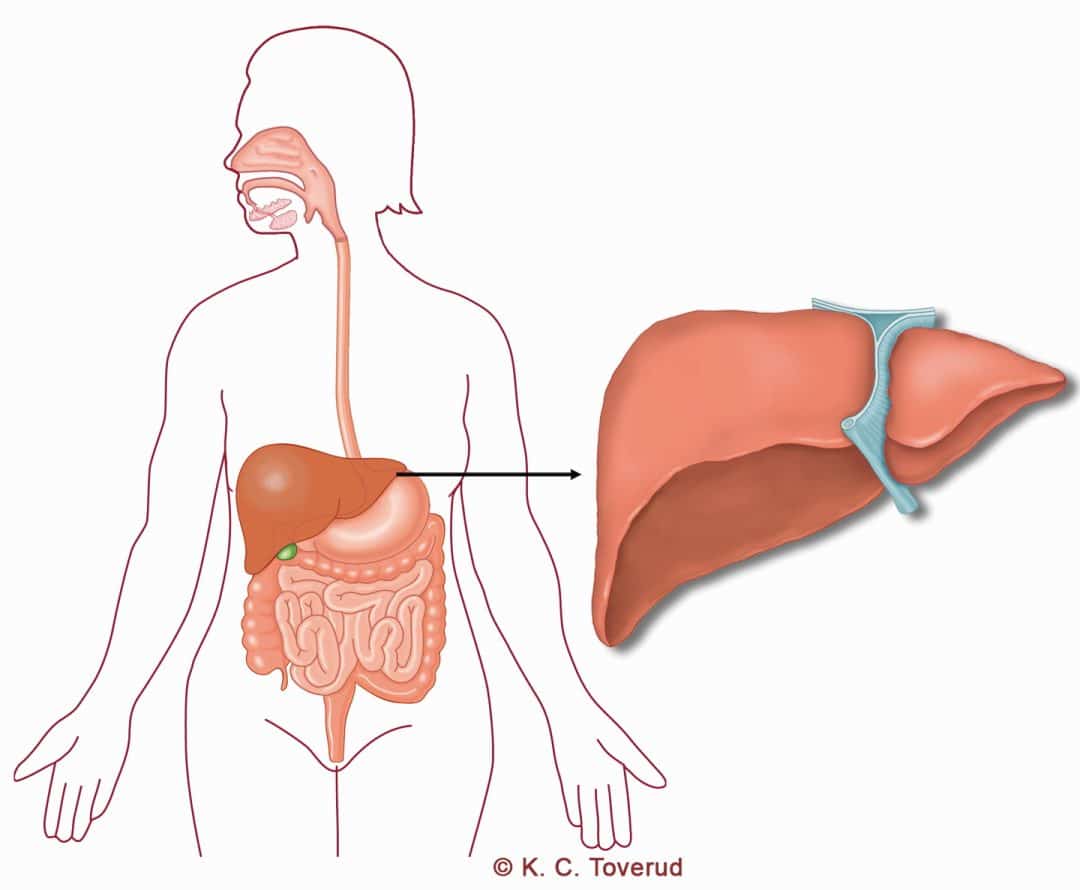
Levercancer
Vad gör levern?
Levern är kroppens största inre organ och fungerar både som fabrik för olika äggviteämnen och rensar blodet från många ämnen, tex nedbrytningsprodukter från blod. Om leverfunktionen är hämmad så blir man gul.
Överlevnaden ökar
Långtidsöverlevnaden har ökat i Sverige och fler kan behandlas med framgång, av de som fått behandling i syfte att bota cancern, är majoriteten i livet efter fem år. Förutsättningar för när ablation*, resektion** eller transplantation används skiljer sig, bland annat beroende på hur många cancertumörer som finns i levern, och var de är lokaliserade. Det är viktigt hur levern fungerar för övrigt.
Behandling
Om cancern inte har hunnit sprida sig
- Ablation* (då tumören behandlas med värme eller annan fysikalisk teknik via metallspröt som lagts in genom tumören), är ett litet ingrepp där röntgentekniker för att lokalisera tumören är det centrala. Ibland sker behandlingen utan att man behöver öppna buken, och hemgång kan då vara möjlig redan behandlingsdagen.
- Resektion** (då en del av levern tas bort). En resektion kan vara ett litet ingrepp eller väldigt stort beroende på hur mycket av levern som tas bort. Komplikationer är vanligare ju större ingreppet är. Blödningar uppstår ibland efter operationen. De kan ofta stoppas utan att patienten behöver opereras igen. Det kan också läcka galla. Gallan kan ledas bort och ut genom huden genom en liten slang som kallas dränage. Om det inte hjälper kan ett litet rör behöva sättas in i gallvägarna. Det kan göras på olika sätt, till exempel med hjälp av ett smalt, böjligt instrument (endoskopi) som förs ner till gallgången via mun och magsäck. Det är vanligt att man får stanna tre till sju dagar på sjukhus efter en resektion beroende på hur man mår och om det har uppstått några komplikationer.
- Levertransplantation har fördelen att hela levern byts ut och är framför allt aktuellt då det finns en underliggande leversjukdom och vid så kallad skrumplever (cirros vilket innefattar att levern har skadats och innehåller ökad mängd bindväv). Efter en levertransplantation krävs livslång medicinering. Komplikationsrisken är samma som vid större leverresektioner, där majoriteten får någon komplikation.
Om cancern är spridd i och utanför levern
- Kemoembolisering används framför allt då tumören är begränsad till levern, och då leverfunktionen är god. Kemoembolisering innebär att cellgift placeras i anslutning till tumören och frisätts lokalt i vävnaden. En lokalt kraftig effekt kan uppstå, och influensaliknande besvär är vanliga.
- Medicinsk behandling. Nexavar har varit det vanligaste läkemedlet för att behandla levercancer, men en rad nya läkemedel med olika verkningsmekanism förväntas komma under de närmaste åren.
Undersökning
Om man misstänker en tumör i levern undersöks levern med ultraljud, skiktröntgen (datortomografi), eller magnetkamerateknik.
Vanliga symptom
Levern märks sällan och det är ovanligt att man känner något från levern. Ibland kan den växa, vilket kan märkas som en tyngdkänsla då levern blir stor. Ofta tar det så lång tid att känna att man är dålig, att tumören kan vara ganska stor när den upptäcks.
Trötthet
Om man är “levertrött” har man svårt att sova bort sin trötthet och man tappar gärna muskulatur, vilket ytterligare bidrar till tröttheten. Utstrålande värk i höger axel och rygg Man kan också få ont upp mot höger axel, vilket beror på påverkan på höger mellangärdesmuskel. Värk kan också stråla ut bak mot ryggen.
Viktnedgång och dålig aptit
Det är vanligt att man tappar aptiten tidigt och att man tappar vikt, eftersom
levern inte tar upp näring som den ska. Ibland kan en sjuk lever bidra till samma symptom.
Gulsot
Den gula färgen vid gulsot innebär att levern inte kan göra sig av med nedbrytningsprodukter från blodet. Man kan upptäcka gulsot genom att urinen blir mörkare, ögonvitorna blir gula och det kan klia. Gulsot i sig skadar inte kroppen, men om gulsoten beror på en sviktande leverfunktion så är det allvarligt. Vanligare orsaker till gulsot är till exempel gallsten.
Vätska i buken (Ascites)
Vid sviktande leverfunktion eller när en tumör trycker på kärl och hämmar återflödet av blod till hjärtat, uppstår ofta vätska i buken (ascites). Buken kan bli stor, och om vätskan trycker för mycket kan man t o m behöva tappa ut vätska.
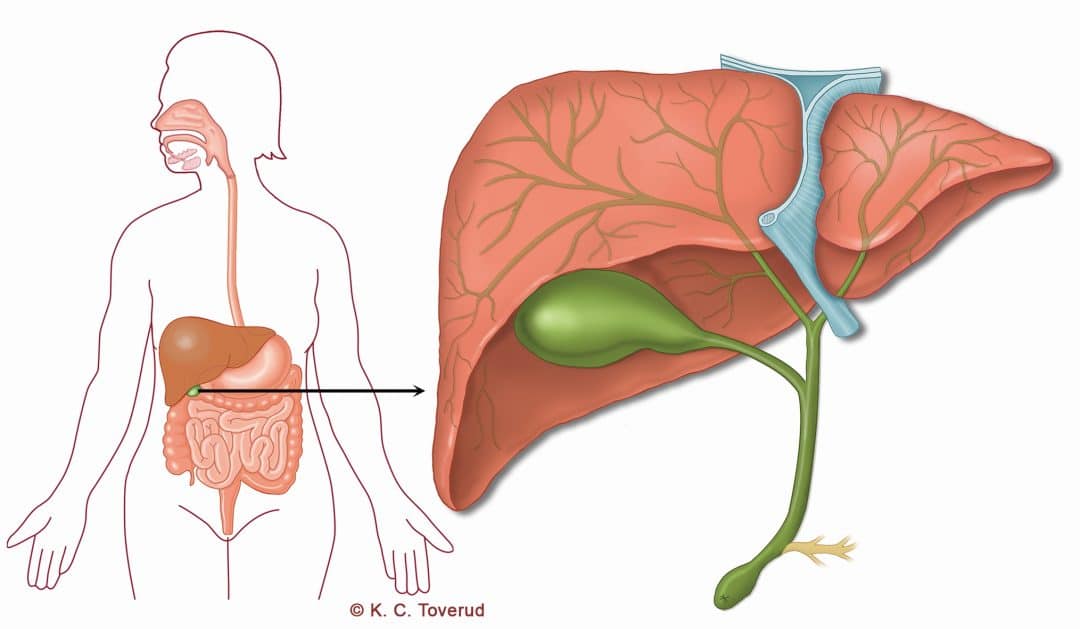
Gallvägscancer
Gallvägscancer är samlingsnamn för en ovanlig tumörform som utgörs av gallgångscancer inne i levern (intrahepatisk gallgångscancer), i vid gallvägarnas övergång från levern till själva gallgången (perihilär gallgångscancer) samt cancer i gallblåsan.
Vissa sjukdomar, såsom primär skleroserande kolangit, innebär en mycket stor risk för utveckling av gallvägscancer, medan majoriteten av gallblåsecancer upptäcks då patologen analyserat gallblåsan som har opererats bort av annan anledning, såsom gallsten eller gallblåseinflammation.
Vanliga symptom
Symtomen vid gallvägscancer är oftast diffusa/smygande och kommer sent i sjukdomsförloppet när tumören har hunnit växa och orsaka ett stopp för flödet av galla från levern till tolvfingertarmen, vilket resulterar i att patienten blir gul. Därför upptäcks gallvägscancer ofta när cancern redan hunnit sprida sig i kroppen.
Behandling
Om man vid utredning bedömer att tumören ej är spridd utanför själva primära tumören (metastaser) är behandlingen för gallgångscancer inne i levern och vid övergången till gallgången operation.
Detta förutsätter att det finns tillräckligt med frisk lever kvar efter operation, och kan ibland kräva att man förbehandlar de delar av levern som skall lämnas kvar efter operationen med syfte att öka volymen av dessa delar. Det är också viktigt att eventuella stopp i allflödet åtgärdas innan operation.
I vissa mycket utvalda fall kan levertransplantation bli aktuellt, men kräver då mycket noggrann kartläggning och förbehandling.
För gallblåsecancer är kirurgi den enda botande behandlingen och innebär att man tar bort gallblåsan, en bit av levern samt lymfkörtlar i anslutning till gallgången. Operationen kan genomföras både med öppen och robotteknik.
Onkologisk/palliativ behandling
Risken för återfall i gallgångscancer kan minskas med tillägg av kemoterapi, och alla patienter som har opererats bör därför bedömas efteråt av onkolog.
Om sjukdomen är inoperabel/spridd kan kemoterapi ge förlängd överlevnad och symtomlindring och skall därför alltid övervägas.
Då cancer i gallvägarna är en sällsynt och mycket allvarlig cancerform är den understödjande och symtominriktande behandlingen mycket viktig för att erbjuda god livskvalitet.
Tips till dig som precis fått diagnos
- Ställ frågor så att du förstår, och om det behövs kan man ställa samma fråga flera gånger.
- Alla cancerpatienter har rätt till en skriftlig vårdplan, där ska det stå information om diagnos, behandling, datum för nästa besök eller behandling, kontaktuppgifter till en kontaktsjuksköterska med mera.
- Skriv ned dina frågor inför läkarbesöket och de svar du får från läkare och sjukvårdspersonal, eller be om kompletterande skriftlig information efter samtalen.
- Ha med en närstående, som kan hjälpa till att minnas vad som sagts och vara ett känslomässigt stöd.
- Är du inte svensktalande har du alltid rätt till tolk så att du kan få information på ditt eget språk.
- Känner du dig osäker på om du fått rätt bedömning har du rätt att begära en ny medicinsk bedömning vid ett annat sjukhus (så kallad second opinion).
- Förvissa dig om att du har en fast vårdkontakt med en ansvarig läkare eller sjuksköterska.
- Alla cancerpatienter ska ha en kontaktsjuksköterska att ställa frågor till och som hjälper dig under din ”cancerresa”.
- Kontrollera alltid så att du får med dig dina journaler och din information mellan olika vårdhem och sjukhus.
- Var ute så mycket det går – ta promenader eller sitt i solen.
- Umgås inom familjen och med vänner, försök leva så normalt som möjligt. Var nära och tillsammans!
- Prata inom familjen och med vänner. Diskutera vad som händer och ta upp de svåra frågorna. Det är viktigt att inkludera även barn och ungdomar så att de förstår. För barn- och ungdomar finns det egna närståendestöd bland annat på nätet, men de kan också få prata med en kurator.
- Som närstående kan man känna sig hjälplös men ofta räcker det långt att finnas till hands för den som är sjuk och bara lyssna och dela det svåra. Du kan även hjälpa till att avlasta med praktiska saker. Det finns stödgrupper för närstående på många orter och man kan också be om att få träffa en kurator.
- Det finns mycket information på nätet. Under "Stöd och hjälp om cancer" samt "Mer information" rekommenderar vi några källor som är uppdaterade och trovärdiga.
- Prata med andra som är – eller har varit – i liknande situation. Vänd dig gärna till PALEMA.
- Det är naturligt att en cancerdiagnos väcker starka känslor av sorg, ilska, oförstående och/eller rädsla. Det finns inga rätt eller fel i hur man reagerar. Forskning har visat att oro och nedstämdhet ofta minskar när behandlingen startar och man vet vad som gäller under behandlingstiden.
- Närståendepenning kan anhörig söka hos Försäkringskassan, vilket innebär möjlighet att vara ledig från ditt ordinarie arbete mot ersättning. Alla läkare kan utfärda intyg för detta.
- Anhörigboken för anhöriga/ närstående finns att beställa på www.natverketmotcancer.se.
Vilka frågor kan jag ställa till läkaren efter ett cancerbesked?
Skriv ner dina frågor i förväg så att du inte glömmer något när du väl pratar med läkaren. Om du vill och har möjlighet kan det också kännas bra att ha med någon närstående vid läkarbesök. Tillsammans kan ni uppfatta mer än om du är ensam. Dessutom kan den som följer med dig också hjälpa till att ställa frågor.
Ställ alla frågor du har. Ställ samma fråga flera gånger, om du behöver det. Det är ofta mycket att ta in när man får ett cancerbesked. Att sortera alla frågor, tankar och känslor som dyker upp kan ta tid. Det är viktigt att du förstår informationen så att du kan vara delaktig i din vård.
Det är bra att skriva ner de svar du får från läkare och annan sjukvårdspersonal. Du kan spela in samtalet om det känns enklare, till exempel om du har en mobiltelefon med en sådan funktion. Säg i så fall gärna till innan. Du kan också be om hjälp med att få kompletterande skriftlig information efter samtalen. Om du vill ställa vissa frågor igen eller om det dyker upp nya frågor, kan du be om ett nytt samtal med läkaren.
Frågor som kan vara bra att ställa är:
- Vad är det för cancersjukdom?
- Är sjukdomen spridd och vad betyder det i så fall?
- Vilken behandling kan jag få, och finns det flera behandlingsmetoder?
- Är behandlingens syfte att bota sjukdomen?
- Hur vet jag vilken effekt behandlingen kommer att få, hur mäts effekten?
- Vilka biverkningar har behandlingen?
- När ska behandlingen starta?
- Hur kommer behandlingen att påverka vardagslivet?
- Hur kan jag själv medverka till att behandlingen blir så bra som möjligt?
- Finns det någon litteratur eller webbplats där jag kan få mer information?
- Vem är min ansvariga sjuksköterska? Finns det en kontaktsjuksköterska?
- Vart vänder jag mig om jag har frågor eller får besvär när mottagningen är stängd?
- Vart vänder jag mig om jag behöver någon att prata med?
Du har rätt att få informationen av en läkare så att du kan vara med och besluta vilken behandling som passar dig. Frågorna ska också få svar i den skriftliga vårdplan som du har rätt till och som du får vara med och utforma om du vill.
Berättar läkaren allt för mig, även om det är dåliga nyheter?
Det kan vara olika hur mycket information man vill ha. Kanske vill du inte veta allt utan fråga om det som känns viktigast för stunden. Läkaren ska anpassa svaren till de frågor du ställer. Men en läkare ska aldrig ljuga. Du ska få all information om du är tydlig med att du vill ha det.
Var kan jag få hjälp och råd?
Många har ett stort behov av att tala om sjukdomen, och att få bearbeta de känslor och tankar som dyker upp. Det finns stöd att få både inom och utanför sjukvården.
Stöd i sjukvården
Sjukvårdspersonal på den klinik där du har fått diagnosen eller ska få behandling kommer kunna ge dig den mesta informationen som rör din sjukdom och behandling. På de flesta sjukhus finns kurator eller psykolog som man kan vända sig till för stöd. Där finns även kontaktsjuksköterskor som gärna hjälper dig.
Se till att få ett telefonnummer – från din läkare – dit du alltid kan ringa eller vända dig om du har ytterligare frågor eller skulle må sämre. Även Cancerrådgivningen eller Cancerfonden kan vara till hjälp.
Se vidare under "Stöd och hjälp om cancer" samt "Mer information" på den här sidan.
Nationellt vårdprogram
Nationella vårdprogram inom cancervården ska bidra till en jämlik och god vård till alla patienter, oavsett bostadsort, kön och socioekonomisk status.
De nationella vårdprogrammen bygger på bästa medicinska kunskap och ger rekommendationer om utredning, behandling, omvårdnad, rehabilitering och uppföljning av patienter.
Vård utomlands
Du har rätt att söka vård i ett annat EU-land, t.ex. för att uppsöka en specialist, genomgå en operation eller få behandling för en speciell sjukdom.
Du kan välja mellan flera alternativ när du ska ansöka om ersättning för planerad vård utomlands genom Försäkringskassan. Samtliga alternativ har som grundvillkor att:
- du ska vara försäkrad för vårdförmåner i Sverige
- vården skulle bekostas av det allmänna om du fick den i Sverige.
I Sverige är det regionerna som ansvarar för hälso‑ och sjukvården. Vilken vård utomlands som du kan ha rätt till ersättning för beror därför på vilken region som du är skriven i.
Ett exempel på cancervård utomlands är cancervården (Docrates) i Finland, där i de flesta fall Försäkringskassan i Sverige betalar ersättning för vårdkostnader. Det går också att leta efter nationella kontaktpunkter i olika länder. Som en kombination till rättigheterna inom EU går det även att leta i webbtjänsten Medifind, där det går att få fram de bäst betygsatta läkarna i olika länder (även globalt), och enligt deras specialiteter. Det är också ett sätt att hitta möjligheter till second opinions, som kan vara värdefullt. Det har i många fall ändrat på föreslagna behandlingar.
Kontaktpunkter för olika länder (webbsidor och e-post)
Läsa och delta i studier
Som patient bör du alltid fråga din läkare om det pågår några studier som du kan delta i. Det kan vara bra om det behövs något extra i behandlingsväg för din cancer. I studierna testas många gånger nya mediciner och behandlingar som kan vara i framkant och viktiga för dig med en svår cancer.
Cancerstudier i Sverige är en nationell databas med aktuella kliniska studier inom cancervården. I databasen finns endast studier med pågående rekrytering av patienter.
För sökningar på internationella studier kan Medifinds sökverktyg användas och även ställas in på hur långt man kan tänkas resa för att delta.
Lista över nationella och internationella organisationer som arbetar med behandling, forskning och support. Det kan vara en utgångspunkt för att leta efter studier att delta i.
Tillsammans mot cancer
Cancerföreningen PALEMA är en intresseförening för personer som har, eller har haft, cancer i PAnkreas (bukspottkörtel), LEver/galla, MAgsäck/matstrupe, samt för anhöriga/närstående och/eller andra med yrkesmässig anknytning till dessa sjukdomar.
PALEMAs ändamål och uppgift är att verka för en förbättrad vård och livssituation för målgruppens drabbade. PALEMA är en ideell förening, som är religiöst och partipolitiskt obunden. PALEMA ingår i Nätverket mot cancer, som är en nationell samarbetsorganisation för cancerprofilerade patient- och intresseorganisationer i Sverige.
Vill du bli medlem i PALEMA eller få mer information, kan du ansöka här. Många medlemmar gör oss starkare!
Vill du stödja verksamheten – ge gärna ett bidrag. Ge en gåva, köp en produkt i webbshoppen, eller stöd oss på annat sätt.
Senaste nytt om Lever- och Gallvägscancer:
Se inspelning från webbinarium om Levercancer – Det är aldrig för tidigt att agera
DiCE (Digestive Cancers Europe) höll sitt online-event ”It is Never Too Early to Act” under levercancermånaden oktober. Nu kan du se det i efterhand här.
Se inspelning från webbinarium om primär och sekundär levercancer
Den 9 oktober bjöd vi i samarbete med Roche och Incyte in till ett webbinarium med titeln Primär och sekundär levercancer – behandling idag och framöver. Nu kan ni se det i efterhand här.
Ny behandling för levercellscancer: Fem års överlevnad med Imfinzi och Imjudo
Ny behandling för levercellscancer visar lovande resultat: Fem års överlevnad med Imfinzi och Imjudo.
Pemazyre ingår i högkostnadsskyddet
Pemazyre (pemigatinib) är avsett för behandling av vuxna patienter med kolangiokarcinom (gallgångscancer) som inte går att operera, när cancern har spridit sig och där sjukdomen har fortskridit efter tidigare läkemedelsbehandling.
Vad är Blåljuscancer
En AKUT sjukdom som kräver ett SNABBSPÅR till vården och där man behandlas av SPECIALISTER på respektive diagnos!
Cancerföreningen PALEMA har lanserat begreppet Blåljuscancer för att kräva förbättringar inom diagnoserna pankreascancer (bukspottkörtelcancer), lever-/gallvägscancer samt magsäck-/matstrupscancer.

Läs mer här
Du är välkommen att höra av dig genom att ringa, mejla eller chatta med Cancerrådgivningen. De som arbetar där är specialistsjuksköterskor inom cancervård och har utbildning i samtalsstöd. Du kan även få råd och stöd om vad du kan göra i förebyggande syfte. Du ringer anonymt och de har tystnadsplikt.
Ordinarie öppettider: Helgfria vardagar mellan klockan 08.30 och 16.00.
Kvällsöppet: måndagar till 19.30.
Ring: 08-123 138 00
Mejla: cancerradgivningen@sll.se
Chatta: Klicka här
Helgfria vardagar mellan klockan 09.00 och 16.00

Livet däremellan
14 konkreta idéförslag från cancerpatienter och deras närstående på hur vi tillsammans kan skapa ännu bättre hälsa, sjukvård och omsorg. [wpfd_single_file id="1dIpACAfZs6x60M3_7G0xZXVPNd8Y820j" catid="529" name="Livet däremellan"]

Vad är viktigt för mig?
Detta är en rapport baserat på ett arbete som pågått under några års tid i ett samarbete mellan olika cancerföreningar och det är även en fortsättning på rapporten “Livet däremellan – 14 idéförslag från cancerpatienter och deras närstående”. [wpfd_single_file id="1bQosm1BkijSWtmjD9onhAtRnD9rKx1cy" catid="529" name="Vad är viktigt för mig?"]
Ladda ner broschyr (pdf)
Filmer om Lever- och Gallvägsscancer från vår YouTube kanal
Dela – Mejla – Skriv ut: