Pancreatic cancer
On this page you will find information about pancreatic cancer, what it means and to whom you can turn to ask questions and get support.
Being diagnosed with pancreatic cancer is transformative for both the person diagnosed and their family/friends. It is natural to want to know more about what it means in terms of treatment, how life is affected, what the person affected can do and think about as well as how family members can contribute.
This information aims to provide an overview of how pancreatic cancer is currently treated in Sweden and where you can go to get answers to your questions from knowledgeable and reliable sources.
You will also find news, videos and other related items.
MENU Pancreatic cancer
- General
- Treatment
- Getting a cancer diagnosis
- Hereditary cancer?
- Tips for those who have just been diagnosed
- What questions can I ask my doctor after being diagnosed with cancer?
- Where to get help and advice
- National care program
- Care abroad
- Reading and participating in studies
- Together against cancer
- Latest news on pancreatic cancer
- Discuss on Facebook
- What is Emergency cancer?
- More information
- Films on pancreatic cancer
General
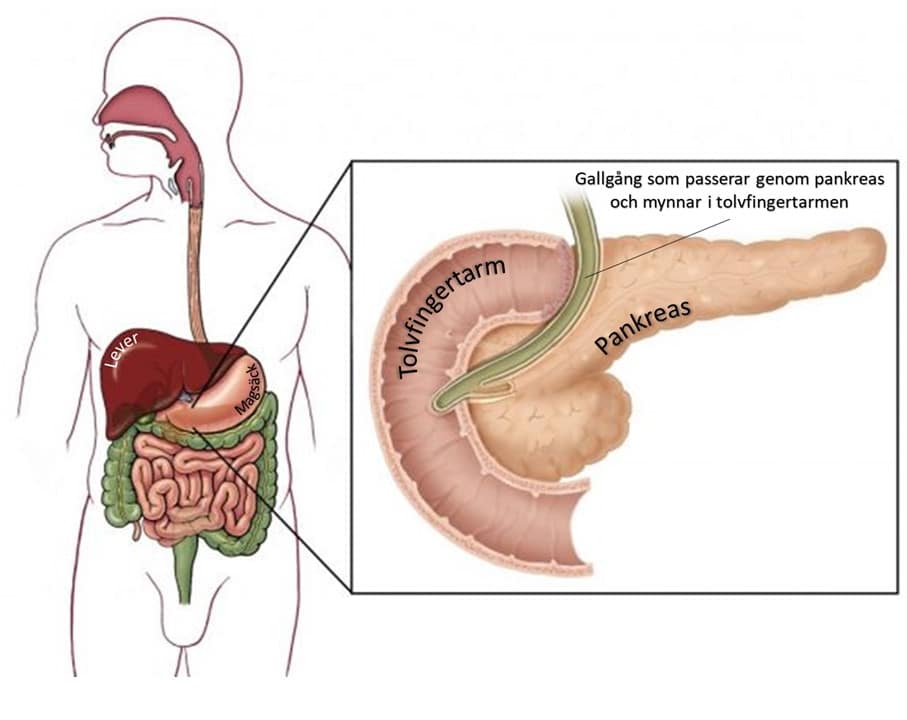
Pancreatic cancer means that a cancerous tumor starts from the pancreatic tissue itself. In some cases, the tumor originates from nearby tissues, such as the part of the bile duct that passes through the pancreas, the mouth of the bile duct in the intestine, or the duodenum itself (see figure).
The later tumors (known as periampullary) behave and are treated in the same way as pancreatic cancer.
Every year about 1800 individuals, as many men as women, are affected by these tumors, of which about 80% are pancreatic cancer. Most people with the disease are above 70 years old. Pancreatic cancer in individuals under 45-50 years of age is uncommon.
What is the pancreas, how does it work?
The pancreas is a glandular organ located in the upper part of the abdomen, behind the stomach, in front of the spine. Its function is to produce enzymes needed for digestion and hormones, mainly insulin, which is necessary for sugar metabolism.
What are the earliest symptoms?
Pancreatic cancer causes few or very non-specific symptoms such as fatigue, loss of appetite and nausea, which can be caused by many things other than cancer.
However, the most common symptoms at the onset of pancreatic cancer include pain in the upper abdomen and/or back along with involuntary weight loss. Of particular note is if these problems are associated with relatively new onset diabetes and/or problems with foul smelling liquid stools.
A cardinal symptom is jaundice, often combined with severe itching. Jaundice is detected by the whites of the eyes and later the skin turning yellow. This is because the bile duct that runs through the pancreas is narrowed by the tumor so that the bile does not enter the intestine but goes into the bloodstream and is later excreted in the urine. This results in dark, porter-colored urine and gray-white, putty-colored stools.
How is the pancreas examined?
In order to see the pancreas, a CT scan of the stomach is needed. This usually determines whether there is a tumor and, in some cases, whether it has spread.
To see if the tumor is operable, a pancreas-specific targeted CT or MRI scan is sometimes needed to clearly see if the tumor is growing on the large blood vessels behind the pancreas and/or if it has spread to the liver.
For jaundice, it is common to relieve the bile ducts with an endoscopic procedure called ERCP (similar to a gastroscopy) where a tube is inserted past the obstruction in the bile duct so that the bile flows back into the duodenum.
Treatment
If the cancer has not spread
If the cancer has not spread and the patient is deemed fit for major surgery, the treatment is surgery, possibly combined with chemotherapy, which is usually given after surgery. In special cases with locally advanced tumor growth on surrounding blood vessels, chemotherapy may be given first to stop or shrink the tumor so that surgery can be attempted later.
Pancreatic surgery is both technically demanding and very stressful for the patient, who also often suffers from postoperative problems, so the patient needs to be in relatively good shape to withstand surgery. This type of procedure requires a lot of experience from surgeons, anesthetists and nursing staff and is therefore only performed in a few centers in Sweden.
Surgery usually takes place within four weeks of the treatment conference, as a period of rehabilitation with nutritional supplements is often needed if there has been weight loss or recovery after jaundice has been relieved with a tube.
During the operation, the surgeon usually manages to remove the entire tumor, but sometimes the cancer spreads to the abdominal cavity or the liver and cannot be seen on a CT scan. In such cases, the disease has spread and removing the local tumor will not help.
After the patient has recovered from surgery, outpatient chemotherapy is usually started, which means the patient can go home between treatments.
If the cancer has spread
If the tumor is suspected to have spread, a tissue sample (biopsy) is usually taken to confirm the spread and to determine the most appropriate chemotherapy to use.
Together with the oncologist, it is decided whether chemotherapy should be started because it can be at least as stressful as surgery, i.e. you need to be in relatively good general condition to tolerate chemotherapy without severe side effects. The purpose of chemotherapy is to stop the cancer cells from dividing and thus slow down the growth of the tumor, and to help the patient feel better.
However, advanced pancreatic cancer is not curable and palliative care is also provided to alleviate the symptoms of the disease. Intensive research is currently underway to find new treatments that will hopefully change this situation.
Can pancreatic cancer be cured?
The chance of recovery from pancreatic cancer depends on whether the cancer has spread or not. Today, the only potentially curative treatment is surgery for a non-spread localized tumor, possibly combined with chemotherapy.
However, only one in five patients can be offered such treatment because pancreatic cancer is usually detected too late and has had time to spread locally or to the liver/lung.
What causes pancreatic cancer?
The cause of pancreatic cancer is unknown, but researchers know that smoking doubles the risk. Other risk factors include advanced age, obesity and type 2 diabetes.
Hereditary pancreatic cancer is rare and a study in Sweden has shown that there is an inherited link in less than 5% of cases (see more below).
Getting a cancer diagnosis
Every day, 160 people in Sweden are diagnosed with cancer. Regardless of the outcome, the diagnosis and the upcoming treatment will change life, both for the person with the disease and for many people around them. This text is about how to deal with the reactions and questions that may arise after the announcement of an illness.
Hereditary cancer
Do you have other close relatives (by blood) who have developed pancreatic cancer and/or are you wondering if you are at risk of developing pancreatic cancer yourself?
The National Care Program for Pancreatic Cancer recommends that people who have multiple family members with pancreatic cancer should be screened for an increased risk of pancreatic cancer themselves.
The following recommendations apply:
- Families with two or more cases of pancreatic cancer in the same branch of the family (regardless of age) should be eligible for an oncogenetic consultation.
- Families with at least three close relatives affected by pancreatic cancer, of which one is a first-degree relative (parents, children and siblings) and the others are first-degree relatives of each other (e.g. father, aunt, grandfather) should be eligible for screening. The same is true for people who have two first-degree relatives with pancreatic cancer, one of whom was diagnosed in their 40s.
What do you do if you belong to one of these groups listed above?
If you are interested in finding out if you have an increased risk of pancreatic cancer, you should:
- Contact your health center
- Ask them to refer you to the clinical genetics unit in your hospital for an assessment. The clinical genetic examination determines whether you are at high enough risk to qualify for a screening program.
To read more about what the care program says about screening, click on the link ‘familial pancreatic cancer‘.
Explanations of terms:
First degree relatives: Parents, children and siblings.
Second degree relatives: grandparents, grandchildren, aunts and uncles, aunts and uncles.
The purpose of the oncology consultation is to assess whether there is a suspicion of a known hereditary syndrome that can be investigated genetically or whether the family meets the criteria for pancreatic screening.
Screening involves using magnetic resonance imaging (MRI and MRCP) and/or an endoscopic ultrasound scan to check for the presence of any cancer. New test methods are being developed, such as blood-based tests.
Tips till dig som precis fått diagnos
- Ställ frågor så att du förstår, och om det behövs kan man ställa samma fråga flera gånger.
- Alla cancerpatienter har rätt till en skriftlig vårdplan, där ska det stå information om diagnos, behandling, datum för nästa besök eller behandling, kontaktuppgifter till en kontaktsjuksköterska med mera.
- Skriv ned dina frågor inför läkarbesöket och de svar du får från läkare och sjukvårdspersonal, eller be om kompletterande skriftlig information efter samtalen.
- Ha med en närstående, som kan hjälpa till att minnas vad som sagts och vara ett känslomässigt stöd.
- Är du inte svensktalande har du alltid rätt till tolk så att du kan få information på ditt eget språk.
- Känner du dig osäker på om du fått rätt bedömning har du rätt att begära en ny medicinsk bedömning vid ett annat sjukhus (så kallad second opinion).
- Förvissa dig om att du har en fast vårdkontakt med en ansvarig läkare eller sjuksköterska.
- Alla cancerpatienter ska ha en kontaktsjuksköterska att ställa frågor till och som hjälper dig under din ”cancerresa”.
- Kontrollera alltid så att du får med dig dina journaler och din information mellan olika vårdhem och sjukhus.
- Var ute så mycket det går – ta promenader eller sitt i solen.
- Umgås inom familjen och med vänner, försök leva så normalt som möjligt. Var nära och tillsammans!
- Prata inom familjen och med vänner. Diskutera vad som händer och ta upp de svåra frågorna. Det är viktigt att inkludera även barn och ungdomar så att de förstår. För barn- och ungdomar finns det egna närståendestöd bland annat på nätet, men de kan också få prata med en kurator.
- Som närstående kan man känna sig hjälplös men ofta räcker det långt att finnas till hands för den som är sjuk och bara lyssna och dela det svåra. Du kan även hjälpa till att avlasta med praktiska saker. Det finns stödgrupper för närstående på många orter och man kan också be om att få träffa en kurator.
- Det finns mycket information på nätet. Under "Stöd och hjälp om cancer" samt "Mer information" rekommenderar vi några källor som är uppdaterade och trovärdiga.
- Prata med andra som är – eller har varit – i liknande situation. Vänd dig gärna till PALEMA.
- Det är naturligt att en cancerdiagnos väcker starka känslor av sorg, ilska, oförstående och/eller rädsla. Det finns inga rätt eller fel i hur man reagerar. Forskning har visat att oro och nedstämdhet ofta minskar när behandlingen startar och man vet vad som gäller under behandlingstiden.
- Närståendepenning kan anhörig söka hos Försäkringskassan, vilket innebär möjlighet att vara ledig från ditt ordinarie arbete mot ersättning. Alla läkare kan utfärda intyg för detta.
- Anhörigboken för anhöriga/ närstående finns att beställa på www.natverketmotcancer.se.
Vilka frågor kan jag ställa till läkaren efter ett cancerbesked?
Skriv ner dina frågor i förväg så att du inte glömmer något när du väl pratar med läkaren. Om du vill och har möjlighet kan det också kännas bra att ha med någon närstående vid läkarbesök. Tillsammans kan ni uppfatta mer än om du är ensam. Dessutom kan den som följer med dig också hjälpa till att ställa frågor.
Ställ alla frågor du har. Ställ samma fråga flera gånger, om du behöver det. Det är ofta mycket att ta in när man får ett cancerbesked. Att sortera alla frågor, tankar och känslor som dyker upp kan ta tid. Det är viktigt att du förstår informationen så att du kan vara delaktig i din vård.
Det är bra att skriva ner de svar du får från läkare och annan sjukvårdspersonal. Du kan spela in samtalet om det känns enklare, till exempel om du har en mobiltelefon med en sådan funktion. Säg i så fall gärna till innan. Du kan också be om hjälp med att få kompletterande skriftlig information efter samtalen. Om du vill ställa vissa frågor igen eller om det dyker upp nya frågor, kan du be om ett nytt samtal med läkaren.
Frågor som kan vara bra att ställa är:
- Vad är det för cancersjukdom?
- Är sjukdomen spridd och vad betyder det i så fall?
- Vilken behandling kan jag få, och finns det flera behandlingsmetoder?
- Är behandlingens syfte att bota sjukdomen?
- Hur vet jag vilken effekt behandlingen kommer att få, hur mäts effekten?
- Vilka biverkningar har behandlingen?
- När ska behandlingen starta?
- Hur kommer behandlingen att påverka vardagslivet?
- Hur kan jag själv medverka till att behandlingen blir så bra som möjligt?
- Finns det någon litteratur eller webbplats där jag kan få mer information?
- Vem är min ansvariga sjuksköterska? Finns det en kontaktsjuksköterska?
- Vart vänder jag mig om jag har frågor eller får besvär när mottagningen är stängd?
- Vart vänder jag mig om jag behöver någon att prata med?
Du har rätt att få informationen av en läkare så att du kan vara med och besluta vilken behandling som passar dig. Frågorna ska också få svar i den skriftliga vårdplan som du har rätt till och som du får vara med och utforma om du vill.
Berättar läkaren allt för mig, även om det är dåliga nyheter?
Det kan vara olika hur mycket information man vill ha. Kanske vill du inte veta allt utan fråga om det som känns viktigast för stunden. Läkaren ska anpassa svaren till de frågor du ställer. Men en läkare ska aldrig ljuga. Du ska få all information om du är tydlig med att du vill ha det.
Var kan jag få hjälp och råd?
Många har ett stort behov av att tala om sjukdomen, och att få bearbeta de känslor och tankar som dyker upp. Det finns stöd att få både inom och utanför sjukvården.
Stöd i sjukvården
Sjukvårdspersonal på den klinik där du har fått diagnosen eller ska få behandling kommer kunna ge dig den mesta informationen som rör din sjukdom och behandling. På de flesta sjukhus finns kurator eller psykolog som man kan vända sig till för stöd. Där finns även kontaktsjuksköterskor som gärna hjälper dig.
Se till att få ett telefonnummer – från din läkare – dit du alltid kan ringa eller vända dig om du har ytterligare frågor eller skulle må sämre. Även Cancerrådgivningen eller Cancerfonden kan vara till hjälp.
Se vidare under "Stöd och hjälp om cancer" samt "Mer information" på den här sidan.
Nationellt vårdprogram
Nationella vårdprogram inom cancervården ska bidra till en jämlik och god vård till alla patienter, oavsett bostadsort, kön och socioekonomisk status.
De nationella vårdprogrammen bygger på bästa medicinska kunskap och ger rekommendationer om utredning, behandling, omvårdnad, rehabilitering och uppföljning av patienter.
Vård utomlands
Du har rätt att söka vård i ett annat EU-land, t.ex. för att uppsöka en specialist, genomgå en operation eller få behandling för en speciell sjukdom.
Du kan välja mellan flera alternativ när du ska ansöka om ersättning för planerad vård utomlands genom Försäkringskassan. Samtliga alternativ har som grundvillkor att:
- du ska vara försäkrad för vårdförmåner i Sverige
- vården skulle bekostas av det allmänna om du fick den i Sverige.
I Sverige är det regionerna som ansvarar för hälso‑ och sjukvården. Vilken vård utomlands som du kan ha rätt till ersättning för beror därför på vilken region som du är skriven i.
Ett exempel på cancervård utomlands är cancervården (Docrates) i Finland, där i de flesta fall Försäkringskassan i Sverige betalar ersättning för vårdkostnader. Det går också att leta efter nationella kontaktpunkter i olika länder. Som en kombination till rättigheterna inom EU går det även att leta i webbtjänsten Medifind, där det går att få fram de bäst betygsatta läkarna i olika länder (även globalt), och enligt deras specialiteter. Det är också ett sätt att hitta möjligheter till second opinions, som kan vara värdefullt. Det har i många fall ändrat på föreslagna behandlingar.
Kontaktpunkter för olika länder (webbsidor och e-post)
Läsa och delta i studier
Som patient bör du alltid fråga din läkare om det pågår några studier som du kan delta i. Det kan vara bra om det behövs något extra i behandlingsväg för din cancer. I studierna testas många gånger nya mediciner och behandlingar som kan vara i framkant och viktiga för dig med en svår cancer.
Cancerstudier i Sverige är en nationell databas med aktuella kliniska studier inom cancervården. I databasen finns endast studier med pågående rekrytering av patienter.
För sökningar på internationella studier kan Medifinds sökverktyg användas och även ställas in på hur långt man kan tänkas resa för att delta.
Lista över nationella och internationella organisationer som arbetar med behandling, forskning och support. Det kan vara en utgångspunkt för att leta efter studier att delta i.
Tillsammans mot cancer
Cancerföreningen PALEMA är en intresseförening för personer som har, eller har haft, cancer i PAnkreas (bukspottkörtel), LEver/galla, MAgsäck/matstrupe, samt för anhöriga/närstående och/eller andra med yrkesmässig anknytning till dessa sjukdomar.
PALEMAs ändamål och uppgift är att verka för en förbättrad vård och livssituation för målgruppens drabbade. PALEMA är en ideell förening, som är religiöst och partipolitiskt obunden. PALEMA ingår i Nätverket mot cancer, som är en nationell samarbetsorganisation för cancerprofilerade patient- och intresseorganisationer i Sverige.
Vill du bli medlem i PALEMA eller få mer information, kan du ansöka här. Många medlemmar gör oss starkare!
Vill du stödja verksamheten – ge gärna ett bidrag. Ge en gåva, köp en produkt i webbshoppen, eller stöd oss på annat sätt.
Latest news on pancreatic cancer:
14.4 million invested to detect pancreatic cancer earlier
To improve outcomes for people with pancreatic cancer, Pancreatic Cancer UK is investing in research that will help us detect early, treat better and ultimately save lives.
Fact sheet for people with a duodenal stent
For those who have or will have a duodenal stent, read more about this - including how to manage your diet - in a fact sheet from Pancreatic Cancer UK.
New research shows how pancreatic cancer cells can change their diet to survive
An international research study has shown that pancreatic cancer cells are able to alter the fuel they use to grow and spread to help them survive in difficult environments, a finding that scientists hope could be exploited to develop new treatments for pancreatic cancer.
AI Predicts Future Pancreatic Cancer
An artificial intelligence tool has successfully identified people at the highest risk for pancreatic cancer up to three years before diagnosis using solely the patients’ medical records.
What is Emergency Cancer
An EMERGENCY illness that requires a FAST track to the health care system and where you are treated by SPECIALISTS in the respective diagnosis!
The cancer organization PALEMA has launched the concept of Emergency Cancer to call for improvements in the diagnosis of pancreatic cancer, liver/bile duct cancer and stomach/esophageal cancer.




Read more about pancreatic cancer at DICE.
Read more here
Du är välkommen att höra av dig genom att ringa, mejla eller chatta med Cancerrådgivningen. De som arbetar där är specialistsjuksköterskor inom cancervård och har utbildning i samtalsstöd. Du kan även få råd och stöd om vad du kan göra i förebyggande syfte. Du ringer anonymt och de har tystnadsplikt.
Ordinarie öppettider: Helgfria vardagar mellan klockan 08.30 och 16.00.
Kvällsöppet: måndagar till 19.30.
Ring: 08-123 138 00
Mejla: cancerradgivningen@sll.se
Chatta: Klicka här
Helgfria vardagar mellan klockan 09.00 och 16.00


Life in between
14 concrete ideas from cancer patients and their families on how we can work together to improve health and healthcare. [wpfd_single_file id=”1dIpACAfZs6x60M3_7G0xZXVPNd8Y820j” catid=”529″ name=”Livet däremellan”]


What is important to me?
This is a report based on work that has been going on for a few years in collaboration with various cancer associations and is also a continuation of the report “Life in between – 14 ideas from cancer patients and their families”. [wpfd_single_file id=”1bQosm1BkijSWtmjD9onhAtRnD9rKx1cy” catid=”529″ name=”Vad är viktigt för mig?”]
Download brochures (pdf)
More information
- 1177 Vårdguiden
- Cancer Fund
- RCC (Regional Cancer Center)
- National Quality Register – Pancreas
- Care programs
- Cancercommons
- Pancreatic Cancer Action Network (USA)
- Pancreatic Cancer (UK)
- Lustgarten Foundation – Pancreatic Cancer Research
- WPCC -World Pancreatic Cancer Coalition
- WPCD -World Pancreatic Cancer Day
Videos on pancreatic cancer from our YouTube channel
Share – Email – Print: